Koncem roku 1995 vyhlásila Světová zdravotnická organizace (WHO) 24. březen Světovým dnem tuberkulózy.
1 Pochopení tuberkulózy
Tuberkulóza (TBC) je chronické onemocnění souchotin, nazývané také „konzumpční nemoc“. Jedná se o vysoce nakažlivé chronické onemocnění souchotin způsobené Mycobacterium tuberculosis napadající lidské tělo. Není ovlivněno věkem, pohlavím, rasou, povoláním ani regionem. Tuberkulózou může trpět mnoho orgánů a systémů lidského těla, z nichž tuberkulóza je nejčastější.
Tuberkulóza je chronické infekční onemocnění způsobené bakterií Mycobacterium tuberculosis, která napadá orgány celého těla. Protože běžným místem infekce jsou plíce, často se nazývá tuberkulóza.
Více než 90 % infekce tuberkulózou se přenáší dýchacími cestami. Pacienti s tuberkulózou se nakazí kašláním, kýcháním a vydáváním hlasitých zvuků, což způsobuje uvolňování kapének s tuberkulózou (lékařsky nazývaných mikrokapky) z těla, které zdraví lidé vdechují.
2 Léčba pacientů s tuberkulózou
Léčba tuberkulózy je základem farmakologického přístupu. Ve srovnání s jinými typy bakteriálních infekcí může léčba tuberkulózy trvat déle. U aktivní plicní tuberkulózy musí být antituberkulózní léky užívány po dobu nejméně 6 až 9 měsíců. Konkrétní léky a doba léčby závisí na věku pacienta, jeho celkovém zdravotním stavu a rezistenci na léky.
Pokud jsou pacienti rezistentní na léky první volby, musí být tyto léky nahrazeny léky druhé volby. Mezi nejčastěji používané léky k léčbě plicní tuberkulózy bez rezistenci na léky patří isoniazid (INH), rifampicin (RFP), ethambutol (EB), pyrazinamid (PZA) a streptomycin (SM). Těchto pět léků se nazývá léky první volby a jsou účinné u více než 80 % nově infikovaných pacientů s plicní tuberkulózou.
3 Otázky a odpovědi týkající se tuberkulózy
Otázka: Dá se tuberkulóza vyléčit?
A: 90 % pacientů s plicní tuberkulózou lze vyléčit, pokud trvají na pravidelné medikaci a dokončí předepsanou léčebnou kúru (6–9 měsíců). Jakákoli změna v léčbě by měla být rozhodnuta lékařem. Pokud léky neužíváte včas a nedokončíte léčebnou kúru, snadno to povede k lékové rezistenci tuberkulózy. Jakmile se léková rezistence objeví, léčba se prodlouží a snadno to povede k selhání léčby.
Otázka: Na co by si měli pacienti s tuberkulózou dávat pozor během léčby?
A: Jakmile vám bude diagnostikována tuberkulóza, měli byste co nejdříve podstoupit pravidelnou antituberkulózní léčbu, řídit se radami lékaře, včas užívat léky, pravidelně se kontrolovat a budovat si sebevědomí. 1. Dbejte na odpočinek a posilněte výživu; 2. Dbejte na osobní hygienu a při kašlání nebo kýchání si zakrývejte ústa a nos papírovými utěrkami; 3. Minimalizujte vycházení ven a noste roušku, když musíte jít ven.
Otázka: Je tuberkulóza po vyléčení stále nakažlivá?
A: Po standardizované léčbě se infekčnost pacientů s plicní tuberkulózou obvykle rychle snižuje. Po několika týdnech léčby se počet tuberkulózních bakterií ve sputu významně sníží. Většina pacientů s neinfekční plicní tuberkulózou absolvuje celou léčebnou kúru podle předepsaného léčebného plánu. Po dosažení standardu vyléčení se ve sputu nenacházejí žádné tuberkulózní bakterie, takže již nejsou nakažlivé.
Otázka: Je tuberkulóza po vyléčení stále nakažlivá?
A: Po standardizované léčbě se infekčnost pacientů s plicní tuberkulózou obvykle rychle snižuje. Po několika týdnech léčby se počet tuberkulózních bakterií ve sputu významně sníží. Většina pacientů s neinfekční plicní tuberkulózou absolvuje celou léčebnou kúru podle předepsaného léčebného plánu. Po dosažení standardu vyléčení se ve sputu nenacházejí žádné tuberkulózní bakterie, takže již nejsou nakažlivé.
Roztok proti tuberkulóze
Macro & Micro-Test nabízí následující produkty:
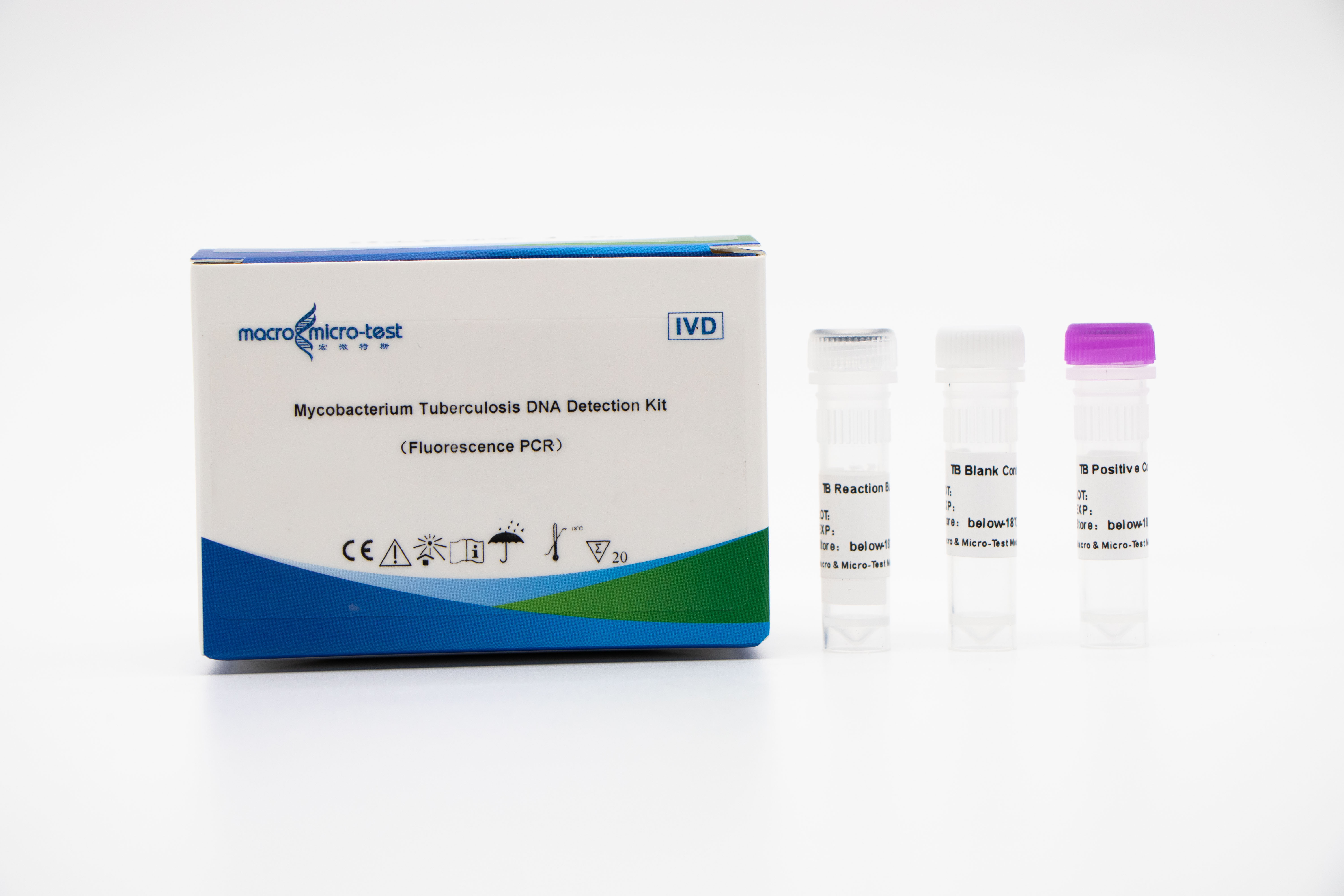
DetekceNukleová kyselina MTB (Mycobacterium tuberculosis)
1. Zavedení interní kontroly kvality referencí v systému umožňuje komplexně monitorovat experimentální proces a zajistit experimentální kvalitu.
2. PCR amplifikaci a fluorescenční sondu lze kombinovat.
3. Vysoká citlivost: minimální detekční limit je 1 bakterie/ml.
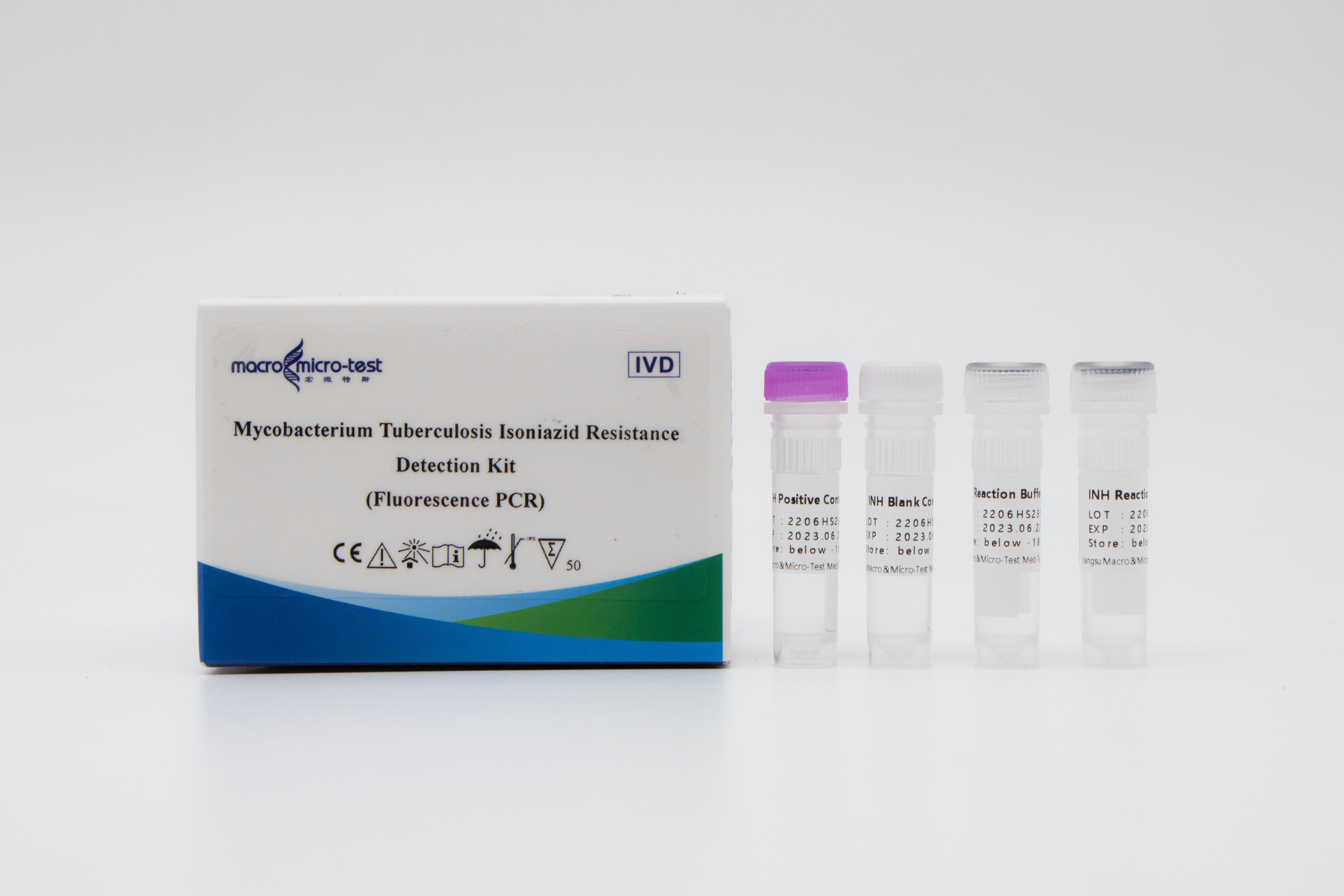
DetekceRezistence na isoniazid u MTB
1. Zavedení interní kontroly kvality referencí v systému umožňuje komplexně monitorovat experimentální proces a zajistit experimentální kvalitu.
2. Byl použit samovylepšený systém blokování amplifikace a mutací a byla použita metoda kombinace technologie ARMS s fluorescenční sondou.
3. Vysoká citlivost: minimální detekční limit je 1000 bakterií/ml a lze detekovat i nepravidelné kmeny rezistentní na léky s 1 % nebo více mutantními kmeny.
4. Vysoká specificita: Nedochází ke zkřížené reakci s mutacemi (511, 516, 526 a 531) čtyř míst lékové rezistence genu rpoB.
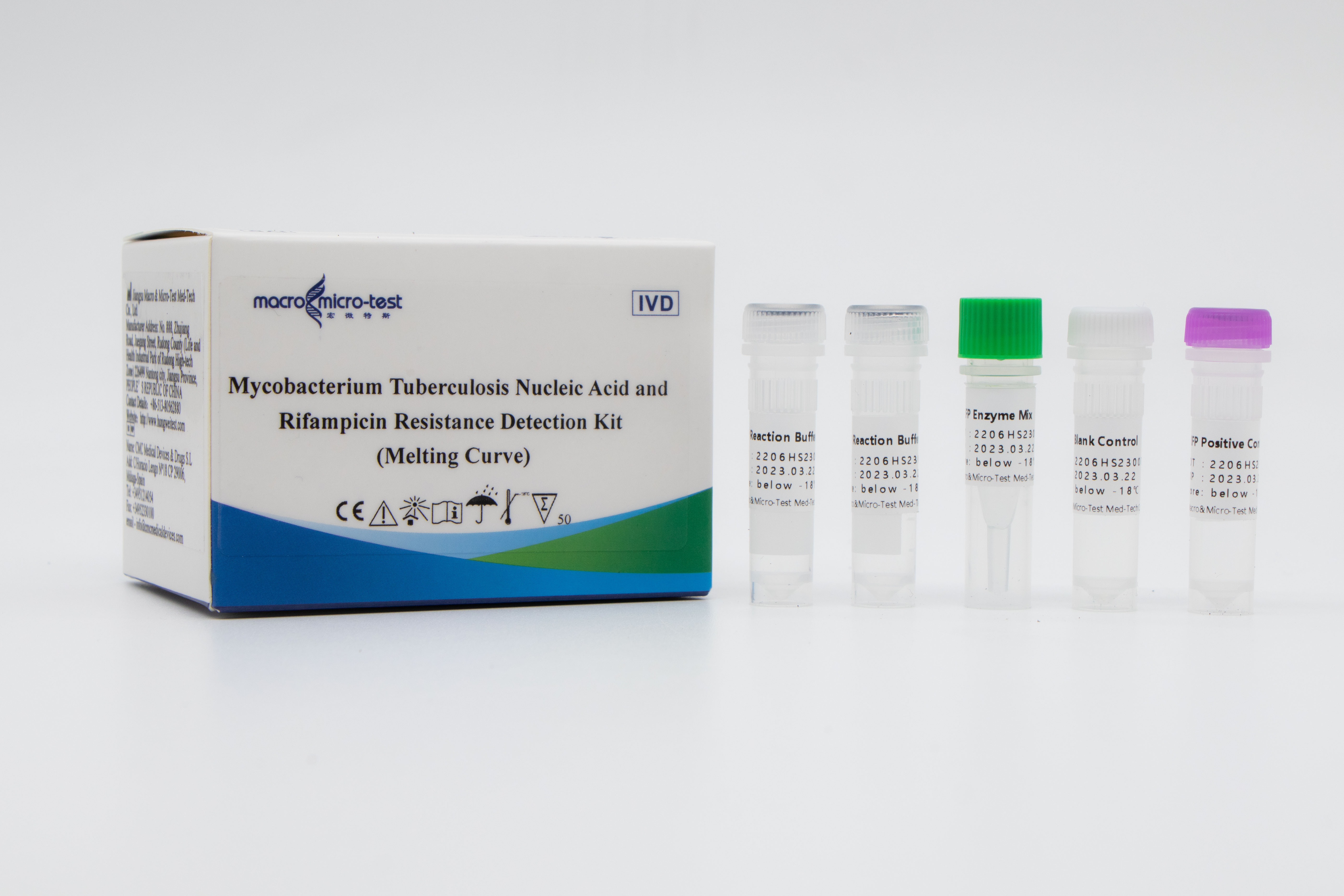
Detekce mutacíRezistence na MTB a rifampicin
1. Zavedení interní kontroly kvality referencí v systému umožňuje komplexně monitorovat experimentální proces a zajistit experimentální kvalitu.
2. Pro detekci amplifikace in vitro byla použita metoda křivky tání v kombinaci s uzavřenou fluorescenční sondou obsahující RNA báze.
3. Vysoká citlivost: minimální detekční limit je 50 bakterií/ml.
4. Vysoká specificita: žádná zkřížená reakce s lidským genomem, jinými netuberkulózními mykobakteriemi a patogeny pneumonie; Byla detekována mutační místa jiných genů rezistentních na léky u divokého typu Mycobacterium tuberculosis, jako je katG 315G>C\A a InhA-15 C>T, a výsledky neprokázaly žádnou zkříženou reakci.
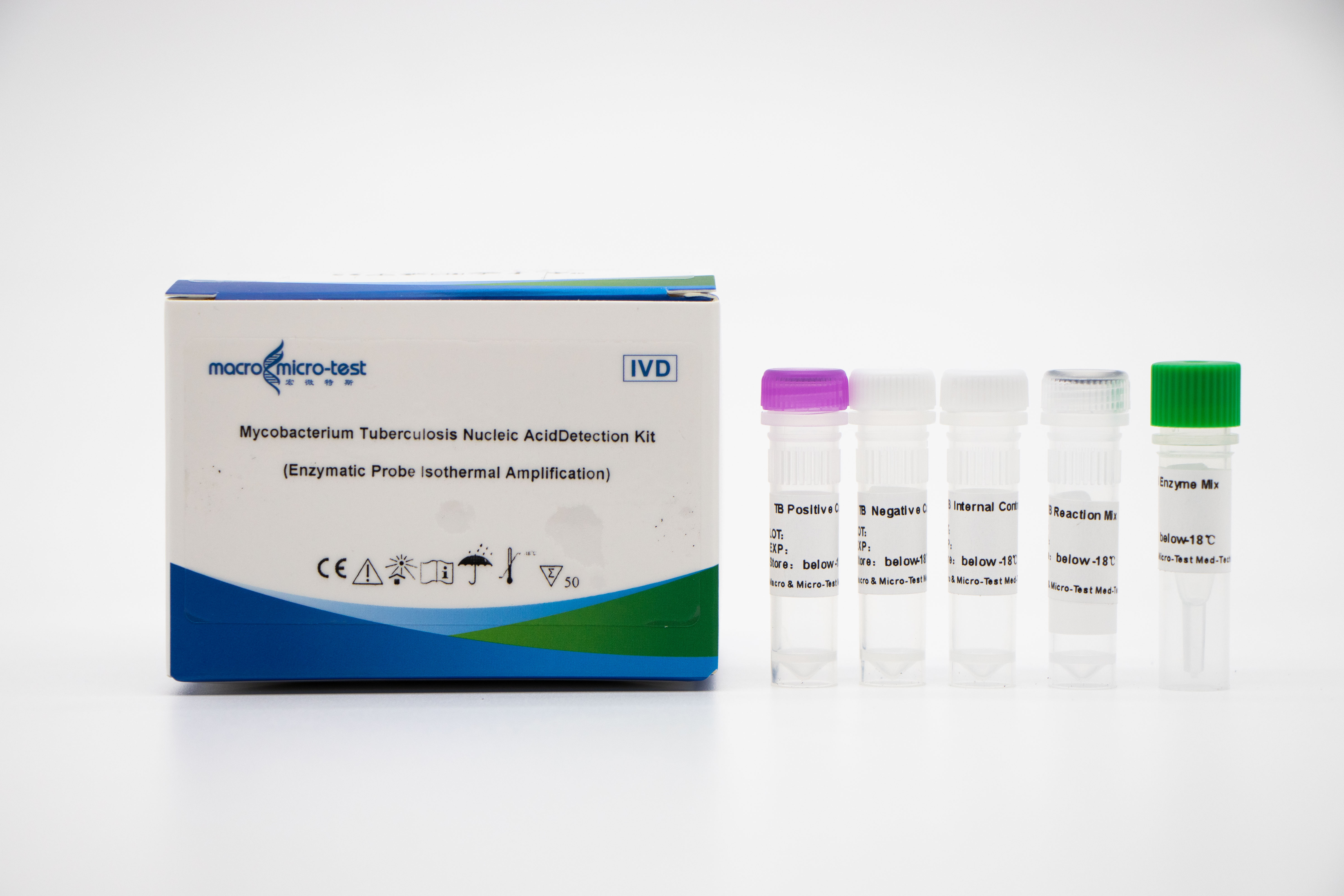
Detekce nukleových kyselin MTB (EPIA)
1. Zavedení interní kontroly kvality referencí v systému umožňuje komplexně monitorovat experimentální proces a zajistit experimentální kvalitu.
2. Používá se metoda amplifikace s konstantní teplotou pomocí enzymové štěpící sondy, doba detekce je krátká a výsledek detekce lze získat do 30 minut.
3. V kombinaci s uvolňovacím činidlem vzorku Macro & Micro-Test a analyzátorem amplifikace nukleových kyselin Macro & Micro-Test s konstantní teplotou je snadno ovladatelný a vhodný pro různé scény.
4. Vysoká citlivost: minimální detekční limit je 1000 kopií/ml.
5. Vysoká specificita: Nedochází ke zkřížené reakci s jinými mykobakteriemi netuberkulózního komplexu mykobakterií (jako je Mycobacterium kansas, Mycobacterium Sukarnica, Mycobacterium marinum atd.) a jinými patogeny (jako je Streptococcus pneumoniae, Haemophilus influenzae, Escherichia coli atd.).
Čas zveřejnění: 22. března 2024