- 1. Globální zátěž rakoviny děložního čípku a výzvy v oblasti screeningu
Rakovina děložního čípku zůstává závažnou globální výzvou pro veřejné zdraví, a to i přesto, že jí lze do značné míry předcházet účinným screeningem a včasnou intervencí. Podle Světové zdravotnické organizace (WHO) se v roce 2022 celosvětově objevilo odhadem 662 000 nových případů a 349 000 úmrtí, což ji řadí na čtvrté nejčastější rakovinné onemocnění a čtvrtou nejčastější příčinu úmrtí na rakovinu u žen. Zátěž nemocí je neúměrně koncentrována v zemích s nízkými a středními příjmy, kde je incidence a úmrtnost výrazně vyšší než v zemích s vysokými příjmy. Je to způsobeno především nedostatkem kvalitních screeningových programů a účinné detekce a léčby prekancerózních lézí, což zhoršuje:
-Absence nebo slabá infrastruktura pro screeningNedostatek dostupných a kvalitních screeningových služeb.
-Omezení zdrojůOmezená laboratorní infrastruktura, logistika chladírenského řetězce a spolehlivá elektřina.
-Nedostatek pracovní sílyNedostatek vyškoleného laboratorního a klinického personálu.
-Zpoždění a ztráta následných informacíDoba prodlevy mezi odběrem vzorku a dostupností výsledků, která vede ke zpoždění klinické léčby nebo ztrátě pacientů z následného sledování[1].
2. Etiologie a molekulární základ karcinogeneze děložního čípku
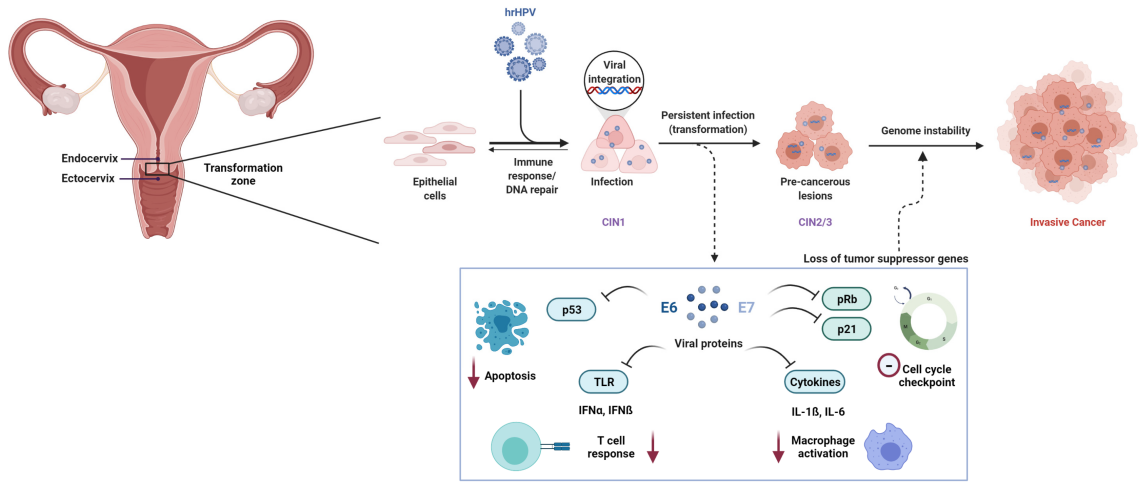
Přetrvávající infekce vysoce rizikovým lidským papilomavirem (HR-HPV) je nezbytnou příčinou rakoviny děložního čípku. Mezi více než 200 identifikovanými genotypy HPV je nejméně12 typůbyly Mezinárodní agenturou pro výzkum rakoviny (IARC) klasifikovány jako karcinogenní (skupina 1).

Na molekulární úrovni je karcinogeneze zprostředkovaná HPV primárně řízena virovými onkoproteiny E6 a E7. E6 podporuje degradaci tumorového supresorového proteinu p53, zatímco E7 funkčně inaktivuje retinoblastomový protein (Rb), což vede k dysregulaci buněčného cyklu a maligní transformaci.
3.Screeningové strategie doporučené WHO
Světová zdravotnická organizace doporučuje testování nukleových kyselin HPV (NAT) jako preferovanou primární screeningovou metodu pro prevenci rakoviny děložního čípku.
Obecná populace:NAT založené na HPV DNA nebo mRNA
Ženy žijící s HIV:NAT založené na HPV DNA
Intervaly screeningu:
Ženy ve věku 30–65 let: Každých 5–10 let
Ženy žijící s HIV: Každé 3–5 let
Ve srovnání s cytologickými metodami testování HPV ukazujevyšší citlivosta poskytujevynikající negativní prediktivní hodnota, což umožňuje delší a nákladově efektivnější intervaly screeningu.
4.Profil cílového produktu WHO pro screeningové testy HPV
WHO vyvinulaCílový profil produktu (TPP)pro screeningové testy HPV určené k použití v decentralizovaných prostředích s omezenými zdroji.[1]
Mezi klíčové vlastnosti patří:
- Kompatibilita se samosběrnými vzorky
- Detekce více vysoce rizikových genotypů HPV (≥12 typů)
- Obsluha personálem bez laboratorního školení
- Výsledky k dispozici během jediné klinické návštěvy
Tato kritéria podporují testování v místě péče a strategie „screeningu a léčby“.
5.Plně automatizovaná platforma pro detekci vysoce rizikového HPV
Systém AIO800 od společnosti Macro & Micro-Test poskytujeplně automatizovaný pracovní postup od vzorku k odpovědiintegrace extrakce, amplifikace a detekce nukleových kyselin v souladu se screeningovými strategiemi doporučenými WHO.

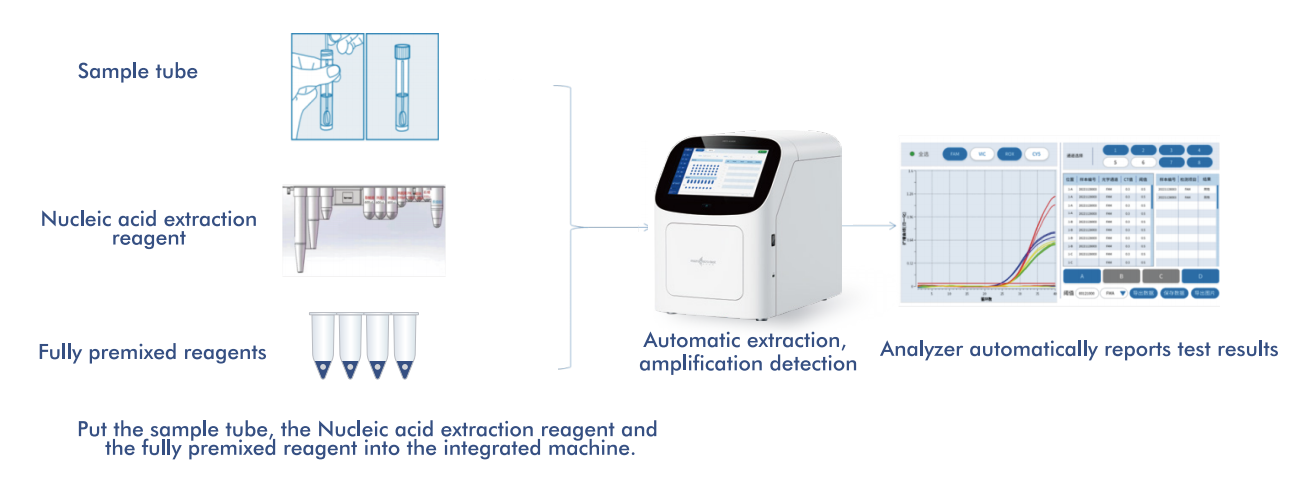
5.1 Automatizovaný pracovní postup od vzorku k odpovědi
Platforma integruje extrakci, amplifikaci a detekci nukleových kyselin do jediného uzavřeného systému, který vyžaduje minimální zásah operátora. Tato konstrukce:
- -Snižuje závislost na specializovaném laboratorním personálu
- -Minimalizuje variabilitu procesu a riziko kontaminace
- -Umožňuje nasazení v decentralizovaných zdravotnických zařízeních
Zároveň jeho propustnost podporuje aplikaci v centralizovaných laboratořích, což usnadňuje rozsáhlé screeningové programy.
5.2 Široké pokrytí genotypizací
Systém detekuje 14 vysoce rizikových typů HPV, včetně všech 12 karcinogenních typů klasifikovaných IARC (HPV16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58 a 59), a také HPV66 a HPV68.
Důležité je, že poskytujetypově specifické genotypovánívýsledky, což umožňuje stratifikaci rizika a přesnější klinickou léčbu.
5.3 Analytická citlivost a klinické důsledky
S detekčním limitem 300 kopií/ml je systém schopen identifikovat nízkoúrovňovou infekci HPV, která přispívá k:
- -Dřívější detekce klinicky relevantních infekcí
- -Vylepšená negativní prediktivní hodnota
- -Podpora prodloužených intervalů screeningu
5.4 Podpora samovzorkování
Platforma je kompatibilní s oběmavzorky cervikálních stěrů a vzorky moči odebrané samiv souladu s doporučeními WHO k řešení klíčových překážek bránících v zavádění screeningu, včetně:
- -Omezený přístup ke zdravotnickým zařízením
- -Sociokulturní omezení
Čas zveřejnění: 27. března 2026
